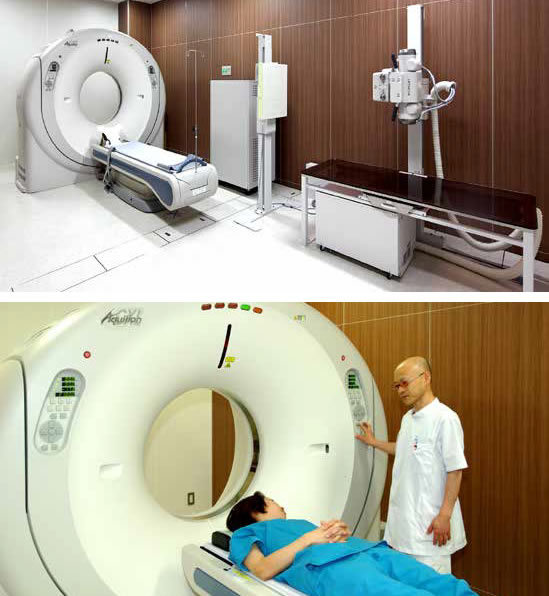
当院の血液浄化センターは通常の血液透析(HD)用ベッド34床に加えて伊豆半島では初となるオンラインHDFを7床導入しました。以下のようにオンラインHDFは様々な病態に極めて有用な血液浄化法で、透析困難症の改善に大きな力を発揮します。また個室透析をセンター内に1床、入院個室に2床設けており、重症患者や感染症への対応も行っております。透析機器は日機装社の最新の全自動透析装置を採用し、また同社の透析通信システムを導入しているため、安全で負担の少ないシステムとなっています。当クリニックは医療過疎地域に立地しているため、近隣地域病院との連携を図り、他病院に入院している重症患者で腎不全を合併しており血液透析が必要な場合、また、クラッシュ症候群や横紋筋融解症で血液浄化が必要な場合などにも幅広く対応しております。また当センターでは腹水濾過濃縮再静注法(CART)や、白血球除去療法(LCAP)、血漿吸着法(PA)、二重濾過血漿交換法(DFPP)など、血液透析のみならず種々の血液浄化法に対応しております。
血液透析(HD)
当クリニックは最新の全自動透析装置を40台設置しています。また日機装社の透析通信システムであるFuture Netを伊豆半島初に導入しました。スタッフ業務の軽減、患者さまの負担軽減、安全性の向上が可能となりました。
血液透析は準備(洗浄)から始まり、穿刺 → 接続(開始) → 透析 → 回収(終了) → 抜針という一連の流れで進められます。通常の透析装置ではそれぞれの工程でスタッフによる何らかの操作が必要ですが、全自動式人工透析装置は準備段階から終了(回収)までの一連の動作を自動で行うため、接続時と抜針以外にはスタッフの操作をほとんど必要としません。例えば、計画通りに透析が完了すると自動的に回収が始まり、同じ時間に回収が重なったときでも患者様は抜針を待つだけとなります。スタッフは透析中機器類の操作に必要であった時間をすべて患者様とのコミュニケーションや看護にあてることができ、結果として、より安全で安心な質の高い血液透析治療を提供することができます。

オンラインHDF
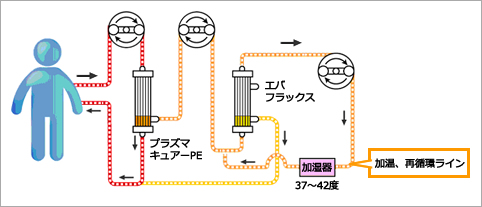
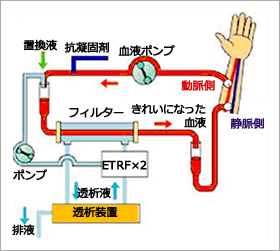 HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。
HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。
オフラインHDFは、瓶や補液バックに入った薬剤を補充液として使用するのでろ過するために足される補充液量は少なく、オンラインHDFは、透析液をそのまま補充液として使用するため、ろ過するために足される補充液量が多くなります。そのため、オンラインHDFのほうがより多くのろ過をかけることができ、より多くの老廃物を取り除くことができるのです。オンラインHDFは通常の血液透析では除去困難な分子量の大きな尿毒素や蛋白結合性尿毒素の除去に優れ、透析アミロイド症の関節痛やイライラ感、不眠、食欲不振、循環動態が不安定、貧血などの改善効果が期待されます。
オンラインHDFの効果
透析アミロイド症の抑制
手根管症候群などの透析アミロイドの発症や進展の抑制効果が期待できます。
貧血の改善
エリスロポイエチン阻害物質の除去や赤血球寿命の延長効果によって腎性貧血の改善効果が報告されております。
栄養状態の改善
体内で有用なアミノ酸の漏出の抑制や食欲抑制物質(レプチン)などが除去され栄養状態が改善されるとの報告もあります。
透析中の循環動態の安定
透析中に血圧が下がりにくくなる効果も期待できます。また、普段の血圧が落ち着いてきて降圧剤を減量する効果が期待できます。
腹膜透析
腹膜透析(Peritoneal Dialysis:略称PD)は、在宅で行う透析療法で、通院は月に1~2回程度です。自分の体の中の「腹膜」を利用して血液をきれいにします。寝ている間に器械を使って自動的に行う方法(Automated Peritoneal Dialysis:略称APD)と、日中に数回透析液バッグを交換する方法(Continuous Ambulatory Peritoneal Dialysis:略称CAPD)があります。
個人差はありますが、血液透析と比べ、透析導入後も残っている腎機能を長く保つことができ、尿がでなくなる時期を遅らせることができると言われています。
腹膜透析の特徴
腹膜透析は在宅治療が基本となるので、月に1-2回の通院で治療を行うことが可能です。そのため、透析液の交換以外は今まで通りの生活を続けることができ、通学、就労、家事、旅行などが可能です。また、機器や透析液の進歩により、睡眠中に自動的に透析液の交換を行い、日中の透析液交換を行わない治療法や、より長時間の貯留を可能にした透析液を用いることにより、患者さんの生活パターンに適した治療が行えます。
腹膜透析の準備
腹膜透析を始めるには、透析液を出し入れする専用カテーテルをお腹に埋め込む手術が必要です。図1のようにカテーテルのほとんどはお腹の中で、体の外に出ているカテーテル部分はわずかですが、一度埋め込まれたカテーテルは、半永久的に使用しますので、患者さん自身でカテーテルの皮膚出口部の消毒を毎日行なって清潔を保ち感染症を防ぐ必要があります。
カテーテルを使用して透析液を腹腔から出し、新しい透析液を入れることを「バッグ交換」といいます。通常CAPDにおいては、1日4回のバッグ交換を行ないます。カテーテルは体内に直接繋がっていますので、バッグ交換時に不潔操作を行なうと腹膜炎を起こします。確実なバッグ交換手技の習得と十分な交換時の注意が必要です。
腹水濾過濃縮再静注法(CART)
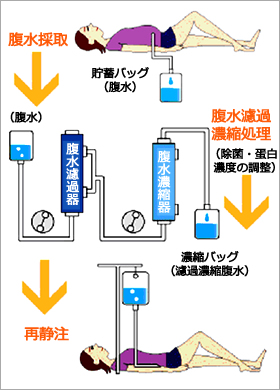 種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。
種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。
白血球除去療法(LCAP)
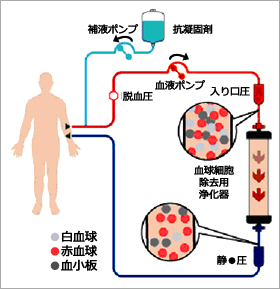 白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。
白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。
LCAPの適応疾患
潰瘍性大腸炎
潰瘍性大腸炎患者の活動期における寛解導入を目的として白血球除去療法(LCAP)に使用(但し、ステロイド治療抵抗性(※)の重症又は中等症の全大腸炎型及び左側大腸炎型の患者を対象とします。
※ステロイド治療抵抗性の患者さま
厚生労働省特定疾患難治性炎症性腸管障害調査研究班の潰瘍性大腸炎治療指針に基づいたステロイド治療で効果が得られない患者さま
関節リウマチ
薬物療法に抵抗する関節リウマチ患者の臨床症状改善を目的として、患者血液中のリンパ球を含む白血球を体外循環により吸着除去します。
二重濾過血漿交換療法(DFPP)
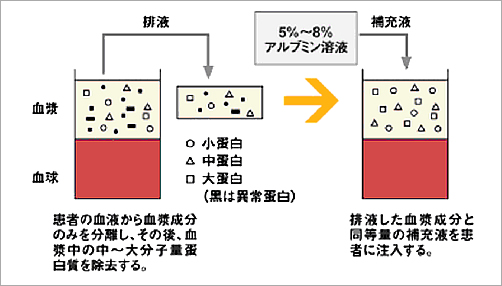
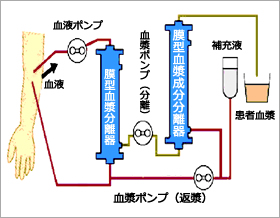 膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。
膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。
二重濾過血漿交換療法(DFPP)特長
少量の補充液で施行可能。アルブミン溶液を補充液として使用するのでFFP使用の血漿交換療法に比べ感染等の可能性が少ないとされています。穴の大きさの違う血漿成分分離器を使い分けることで、除去する血漿タンパクの範囲を変ることができます。
適応疾患
・閉塞性動脈硬化症
・尋常性天包瘡
・家族性高コレステロール血症
・多発性骨髄腫
・巣状糸球体硬化症 などです。
血漿吸着法(PA)
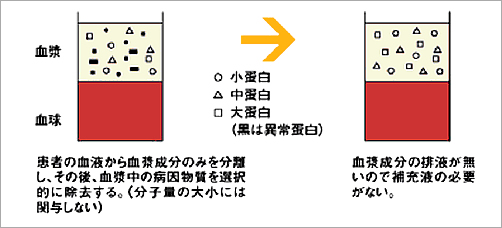
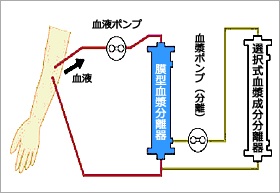 膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。
膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。
血漿吸着療法(PA)の特長
補充液の必要がなく感染の可能性がありません。
特異的・選択的な吸着により、病因物質を除去可能です。
疾患によって吸着器の選択が可能です。
適応疾患
・ギランバレー症候群
・重症筋無力症
・各種薬剤中毒
・全身性エリテマトーデス
など
当センターではあらゆる病態に対応ができる血液浄化法提供しております。救急疾患や重症疾患における血液浄化法を含めて、一般的な血液透析やオンラインHDFといった一般的な浄化法を安心かつ安全に、さらには重症合併症の予防や早期発見に努めております。どうぞ、お気軽にご相談ください。

















 白血球数、赤血球数、血小板、ヘマトクリット、血色素量。赤血球容積
白血球数、赤血球数、血小板、ヘマトクリット、血色素量。赤血球容積 迅速検査に含まれない項目はSRLと提携して、翌日以降の検査結果を得ることができます。生化学検査、凝固系、ホルモン検査、腫瘍マーカー、アレルギーの検査、薬剤の血中濃度モニタリング、その他特殊検査と多岐にわたる血液検査が可能です。
迅速検査に含まれない項目はSRLと提携して、翌日以降の検査結果を得ることができます。生化学検査、凝固系、ホルモン検査、腫瘍マーカー、アレルギーの検査、薬剤の血中濃度モニタリング、その他特殊検査と多岐にわたる血液検査が可能です。


 HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。
HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。 種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。
種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。 白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。
白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。 膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。
膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。

 膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。
膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。