採用情報
| 募集職種 | ■ 看護師(常勤・パート) ※ 配属部署は、応相談(病棟・透析室・外来) ■ 臨床工学技士(常勤・パート) ■ 診療放射線技師(常勤・非常勤) ■ 理学療法士(非常勤・パート) ■ 看護助手(常勤・パート) |
|---|---|
| 給 与 | 当法人規定により優遇致します。(特に経験者) 賞与 年2回(前年度実績 計 4.5ヶ月) ※ 詳細は、面談の上決定致します。 |
| 勤務条件 | 完全週休2日制。その他、当法人規定による。 |
| 待 遇 | 各種保険完備、 調整手当・特別手当・住宅手当・家族手当 夜勤手当・準夜手当、交通費支給、夏季・冬季休暇あり |
| 応募方法 | 電話連絡の上、履歴書(写真添付)・免許証(写)をご郵送下さい。 |
| 選考方法 | 書類選考・面接選考 ※ 書類選考後、面接選考日をご連絡致します。 |
【 求人に関するお問い合わせ 】
血液浄化センター
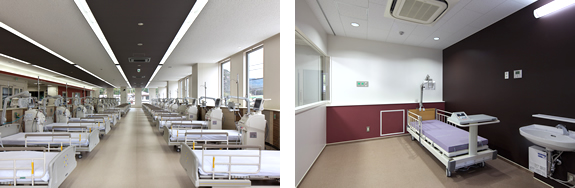
当院の血液浄化センターは通常の血液透析(HD)用ベッド34床に加えて伊豆半島では初となるオンラインHDFを7床導入しました。以下のようにオンラインHDFは様々な病態に極めて有用な血液浄化法で、透析困難症の改善に大きな力を発揮します。また個室透析をセンター内に1床、入院個室に2床設けており、重症患者や感染症への対応も行っております。透析機器は日機装社の最新の全自動透析装置を採用し、また同社の透析通信システムを導入しているため、安全で負担の少ないシステムとなっています。当クリニックは医療過疎地域に立地しているため、近隣地域病院との連携を図り、他病院に入院している重症患者で腎不全を合併しており血液透析が必要な場合、また、クラッシュ症候群や横紋筋融解症で血液浄化が必要な場合などにも幅広く対応しております。また当センターでは腹水濾過濃縮再静注法(CART)や、白血球除去療法(LCAP)、血漿吸着法(PA)、二重濾過血漿交換法(DFPP)など、血液透析のみならず種々の血液浄化法に対応しております。
血液透析(HD)
当クリニックは最新の全自動透析装置を40台設置しています。また日機装社の透析通信システムであるFuture Netを伊豆半島初に導入しました。スタッフ業務の軽減、患者さまの負担軽減、安全性の向上が可能となりました。
血液透析は準備(洗浄)から始まり、穿刺 → 接続(開始) → 透析 → 回収(終了) → 抜針という一連の流れで進められます。通常の透析装置ではそれぞれの工程でスタッフによる何らかの操作が必要ですが、全自動式人工透析装置は準備段階から終了(回収)までの一連の動作を自動で行うため、接続時と抜針以外にはスタッフの操作をほとんど必要としません。例えば、計画通りに透析が完了すると自動的に回収が始まり、同じ時間に回収が重なったときでも患者様は抜針を待つだけとなります。スタッフは透析中機器類の操作に必要であった時間をすべて患者様とのコミュニケーションや看護にあてることができ、結果として、より安全で安心な質の高い血液透析治療を提供することができます。

オンラインHDF
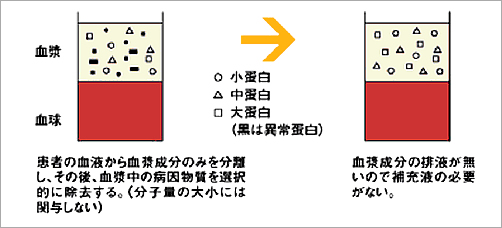
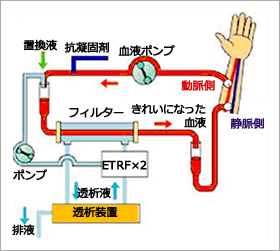 HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。
HDFとは、血液透析にろ過を加えた治療法です。HDFでは、ろ過する量を増やすために補液をし、血液透析よりろ過を多量に行うことで、血液透析では半透膜の孔の大きさに近いため、通り抜けにくい低中分子蛋白といわれる物質を取り除くことができます。
オフラインHDFは、瓶や補液バックに入った薬剤を補充液として使用するのでろ過するために足される補充液量は少なく、オンラインHDFは、透析液をそのまま補充液として使用するため、ろ過するために足される補充液量が多くなります。そのため、オンラインHDFのほうがより多くのろ過をかけることができ、より多くの老廃物を取り除くことができるのです。オンラインHDFは通常の血液透析では除去困難な分子量の大きな尿毒素や蛋白結合性尿毒素の除去に優れ、透析アミロイド症の関節痛やイライラ感、不眠、食欲不振、循環動態が不安定、貧血などの改善効果が期待されます。
オンラインHDFの効果
透析アミロイド症の抑制
手根管症候群などの透析アミロイドの発症や進展の抑制効果が期待できます。
貧血の改善
エリスロポイエチン阻害物質の除去や赤血球寿命の延長効果によって腎性貧血の改善効果が報告されております。
栄養状態の改善
体内で有用なアミノ酸の漏出の抑制や食欲抑制物質(レプチン)などが除去され栄養状態が改善されるとの報告もあります。
透析中の循環動態の安定
透析中に血圧が下がりにくくなる効果も期待できます。また、普段の血圧が落ち着いてきて降圧剤を減量する効果が期待できます。
腹膜透析
腹膜透析(Peritoneal Dialysis:略称PD)は、在宅で行う透析療法で、通院は月に1~2回程度です。自分の体の中の「腹膜」を利用して血液をきれいにします。寝ている間に器械を使って自動的に行う方法(Automated Peritoneal Dialysis:略称APD)と、日中に数回透析液バッグを交換する方法(Continuous Ambulatory Peritoneal Dialysis:略称CAPD)があります。
個人差はありますが、血液透析と比べ、透析導入後も残っている腎機能を長く保つことができ、尿がでなくなる時期を遅らせることができると言われています。
腹膜透析の特徴
腹膜透析は在宅治療が基本となるので、月に1-2回の通院で治療を行うことが可能です。そのため、透析液の交換以外は今まで通りの生活を続けることができ、通学、就労、家事、旅行などが可能です。また、機器や透析液の進歩により、睡眠中に自動的に透析液の交換を行い、日中の透析液交換を行わない治療法や、より長時間の貯留を可能にした透析液を用いることにより、患者さんの生活パターンに適した治療が行えます。
腹膜透析の準備
腹膜透析を始めるには、透析液を出し入れする専用カテーテルをお腹に埋め込む手術が必要です。図1のようにカテーテルのほとんどはお腹の中で、体の外に出ているカテーテル部分はわずかですが、一度埋め込まれたカテーテルは、半永久的に使用しますので、患者さん自身でカテーテルの皮膚出口部の消毒を毎日行なって清潔を保ち感染症を防ぐ必要があります。
カテーテルを使用して透析液を腹腔から出し、新しい透析液を入れることを「バッグ交換」といいます。通常CAPDにおいては、1日4回のバッグ交換を行ないます。カテーテルは体内に直接繋がっていますので、バッグ交換時に不潔操作を行なうと腹膜炎を起こします。確実なバッグ交換手技の習得と十分な交換時の注意が必要です。
腹水濾過濃縮再静注法(CART)
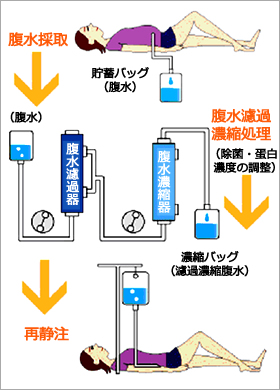 種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。
種々の治療法(利尿剤投与等)では治療困難な「難治性腹水症」患者の腹水や胸水貯留患者から胸水を取り出し、それを濾過及び濃縮し、患者に再静注する治療法です。この治療により、低タンパク血症の改善、自覚的苦痛の軽減、循環血漿量の増加、腹圧の軽減、血漿浸透圧の上昇などが期待できます。また、利尿剤効果の再発現、貯留間隔の延長、等の効果も報告されています。
白血球除去療法(LCAP)
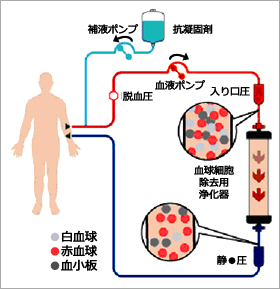 白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。
白血球除去療法(LCAP)とは、血液透析と類似のシステムにて血液を体外循環させ、末梢血液中の炎症や免疫機能の悪循環に関与する白血球(顆粒球、単球、リンパ球)を白血球除去器により除去し、血液を浄化する「体外循環治療法」と呼ばれる治療法のひとつです。
LCAPの適応疾患
潰瘍性大腸炎
潰瘍性大腸炎患者の活動期における寛解導入を目的として白血球除去療法(LCAP)に使用(但し、ステロイド治療抵抗性(※)の重症又は中等症の全大腸炎型及び左側大腸炎型の患者を対象とします。
※ステロイド治療抵抗性の患者さま
厚生労働省特定疾患難治性炎症性腸管障害調査研究班の潰瘍性大腸炎治療指針に基づいたステロイド治療で効果が得られない患者さま
関節リウマチ
薬物療法に抵抗する関節リウマチ患者の臨床症状改善を目的として、患者血液中のリンパ球を含む白血球を体外循環により吸着除去します。
二重濾過血漿交換療法(DFPP)
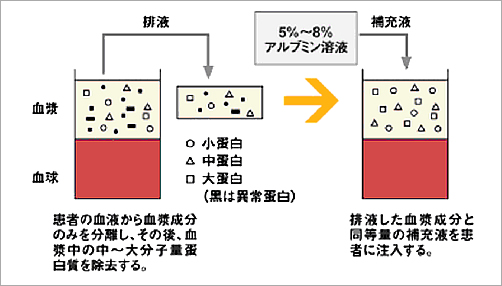
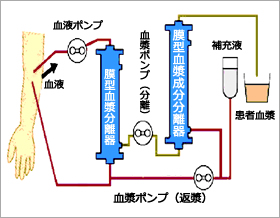 膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。
膜型血漿分離器(プラズマフローOP)によって分離された血漿成分をより小さな穴(13~37nm)の膜型血漿成分分離器(カスケードフローEC)に通すことにより高分子量成分を除去し、アルブミン等の低分子量成分を補充液(アルブミン溶液)とともに体内に戻す方法です。
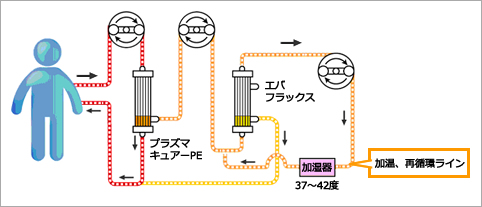
二重濾過血漿交換療法(DFPP)特長
少量の補充液で施行可能。アルブミン溶液を補充液として使用するのでFFP使用の血漿交換療法に比べ感染等の可能性が少ないとされています。穴の大きさの違う血漿成分分離器を使い分けることで、除去する血漿タンパクの範囲を変ることができます。
適応疾患
・閉塞性動脈硬化症
・尋常性天包瘡
・家族性高コレステロール血症
・多発性骨髄腫
・巣状糸球体硬化症 などです。
血漿吸着法(PA)
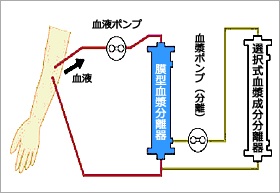 膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。
膜型血漿分離器(プラズマフローOP)により分離された血漿成分を吸着器に通し、選択的に病因物質を除去する方法です。アルブミン等の有用な血漿成分の損失が少ないので補充液を必要としません。
血漿吸着療法(PA)の特長
補充液の必要がなく感染の可能性がありません。
特異的・選択的な吸着により、病因物質を除去可能です。
疾患によって吸着器の選択が可能です。
適応疾患
・ギランバレー症候群
・重症筋無力症
・各種薬剤中毒
・全身性エリテマトーデス
など
当センターではあらゆる病態に対応ができる血液浄化法提供しております。救急疾患や重症疾患における血液浄化法を含めて、一般的な血液透析やオンラインHDFといった一般的な浄化法を安心かつ安全に、さらには重症合併症の予防や早期発見に努めております。どうぞ、お気軽にご相談ください。
血管疾患センター
大動脈瘤や大動脈解離などの大動脈疾患、閉塞性動脈硬化症や急性動脈閉塞などの末梢動脈疾患、急性肺血栓塞栓症などの肺動脈疾患、腎動脈狭窄による腎血管性高血圧や急性上腸間膜動脈閉塞など内臓動脈疾患に加えて深部静脈血栓症などの静脈疾患まであらゆる血管疾患の検査、初期治療をカバーしております。血管疾患は急を要することも多く、正確かつ迅速な診断が必要です。当クリニックは日本循環器学会および日本脈管学会の認定関連施設であり、バスキュラーラボとしてすべての血管疾患に対応しております。
320列マルチスライスCT
冠動脈造影CT検査の特徴
今までは心臓カテーテル検査でしか分からなかった冠動脈の病変を評価することができます。冠動脈造影CTではカテーテルを使用せず、点滴で造影剤を注射することで冠動脈の形態評価が可能です。心臓カテーテル検査は上腕動脈、橈骨動脈、大腿動脈での穿刺が必要なうえに、カテーテルによる合併症のリスクがあり、入院が必要です。カテーテル造影と比べると、より低侵襲で、体の負担が少ない検査です。また、本検査は、心臓の弁のほか、必要に応じて大動脈、肺をみることもできるので、さまざまな心疾患、心臓腫瘍、大動脈瘤、大動脈解離、肺血栓塞栓症などの診断にも役立ちます。さらに昨今は、心臓の構造以外に、機能や血流もわかるなど、心臓CT検査から多くの情報を得ることができるようになってきました。
メリット
・心臓カテーテル検査とくらべ安全で短時間で検査が可能です。
・心臓の情報以外にも胸部~上腹部の情報も得られます。
・入院の必要がなく外来で検査が可能です。
デメリット
・造影剤アレルギーがある方は検査ができません。
・腎機能が悪い方は検査が出来ない場合があります。
・冠動脈の石灰化が強い場合、診断の精度が悪くなります。
・心臓カテーテル検査と同様に、造影剤による副作用や放射線被爆の可能性も
あります。
・右手静脈に太い静脈がないと造影検査が困難となります。
・約15秒ほどの息こらえが必要となります。
・心拍数が70/分以上の場合、鮮明な画像を得ることが困難となります(薬物の投与で対応可能です)
冠動脈造影CT検査の流れ
1.受付をしていただいた後、問診をします。
2.検査室に入室し、ベットの上に仰向けに寝ていただきます。心電図を測定するための電極を身体につけ、造影剤を注入するための点滴をとります。検査前に血圧、脈拍を測定します。
3.心臓は絶えず動き続けている臓器ですが、よいCT画像を得るためには心臓の拍動を遅くする必要があります。そこで脈拍数の多い方は脈を遅くする注射(コアベータ®)を使用する場合もあります。冠動脈をひろげる薬(ニトログリセリン)を口の中でなめていただきます。
4.息止めの練習をします(CT撮影時は10-15秒間くらいの息止めをしていただきます。よいCT画像を得るためには胸の動きを止める必要があり、この息止めはとても重要です。)。息を止める合図に合わせて12秒程度の息止めを何回かくり返して撮影を行います。造影剤注入時は体が熱くなりますが、すぐにおさまりますので心配ありません。
5.CT撮影が終了したら、脈拍数を落とす薬を使用されていない方は帰宅となります。脈拍数を落とす薬を使用された方は、30分から1時間程度休んでいただきます。その後血圧と脈拍数を測定し、問題なければ帰宅となります。結果説明は翌日以降説明させていただきます。
◎当院では、検査中スタッフが患者様の様子を観察しており、万が一の副作用に対しても迅速に処置できるよう準備しております。
血管造影CT
大動脈解離や大動脈瘤、腎動脈狭窄や閉塞性動脈硬化症、さらには頸動脈病変や脳動脈瘤など脳神経領域の血管疾患など、さまざまな動脈疾患の診断に有用です。また、深部静脈血栓症や肺血栓塞栓症など静脈系の疾患にも威力を発揮します。3D構築が可能で、鮮明な画像を得ることが可能で、診断に役立ちます。
当検査も造影剤を使用するため、腎臓の悪い方、アレルギーがある方には行うことができません。
血管造影CT検査の流れ
1.受付をしていただいた後、問診をします。
2.検査室に入室し、ベットの上に仰向けに寝ていただきます。造影剤を注入するための点滴をとります。検査前に血圧、脈拍を測定します。
3.息止めの練習をします(CT撮影時は数秒間くらいの息止めをしていただきます。よいCT画像を得るためには胸の動きを止める必要があり、この息止めはとても重要です。)。息を止める合図に合わせて数秒程度の息止めを行っていただき撮影を行います。造影剤注入時は体が熱くなりますが、すぐにおさまりますので心配ありません。
4.CT撮影が終了したら、特に症状がなければ帰宅となります。体調を崩された方は、30分から1時間程度休んでいただきます。その後血圧と脈拍数を測定し、問題なければ帰宅となります。結果説明は翌日以降説明させていただきます。
血管造影装置(DSA装置:デジタル・サブトラクション・アンギオ)
造影剤を用いて、血管の形態を把握します。また、狭窄あるいは閉塞した血管の再開通する治療にも使用します。透析患者様のシャントが狭窄した際にも血管形成術(VAIVT)にも使用します。
従来の血管造影検査では、X線フィルムを使用して連続的に血管のX線画像を撮影します。この撮影では、血管以外の骨や腸の空気などが血管と一緒に写り、診断の障害になる場合もあります。デジタル・サブトラクション・アンギオ装置は、テレビカメラに写し出されるX線画像にコンピューター処理を施し、血管以外の骨などを差し引く(サブトラクション)することにより血管のみの画像を得ることができる装置です。従来のX線フィルムを使用する方法に比べ、少ない造影剤でコントラストの良い(診断しやすい)画像を得ることができます。しかも、撮影と同時に画像を観察することができ、従来のX線フィルムを使用した場合の現像処理の待ち時間がないため検査がスピーディーに行えます。
また、コントラストに優れていますので、X線フィルムを使用した検査では不可能であった経静脈性動脈造影が可能になり、疾患によっては外来での動脈造影検査が可能となりました。
血管エコー
血管エコー検査は、血管の太さ、血栓の有無、動脈硬化の程度、狭窄病変や閉塞病変の有無、血液の流れなどを知るために行う検査です。無侵襲の検査で痛みを伴わず、簡便な検査です。
頸動脈エコー
超音波プローブで首の動脈を広く観察します。頸動脈の動脈硬化は冠動脈など全身の動脈硬化の指標にもなります。また脳梗塞のリスクにもなる頸動脈狭窄あるいは閉塞病変の検出にも有用な検査です。
枕をせずベッド上に仰向けに寝ていただき、首を観察する側と反対に傾けます。鎖骨付近から耳の下付近まで観察しますが、ときどき、息を吸ったり吐いたり、止めていただく事もあります。左右両側の観察をしますが、基本的には痛みを伴う検査ではありませんので、ご安心ください。
腹部血管エコー
超音波で腹部の動脈を広く観察します。腹部大動脈瘤や脾動脈瘤といった内臓動脈瘤、腹部アンギーナやレリッシュ症候群といった動脈の狭窄あるいは閉塞病変の検出にも有用な検査です。また、大動脈解離の際、その多くは腹部大動脈まで病変が及んでいるものが多いため、造影なしで診断をつけることが可能な場合もあります、ベッド上に仰向けに寝ていただき、腹部の心窩部付近から臍下付近まで観察しますが、ときどき、息を吸ったり吐いたり、止めていただく事もあります。基本的には痛みを伴う検査ではありませんので、ご安心ください。
下肢動脈・静脈
超音波プローブで足の動脈(静脈)を広く観察します。閉塞性動脈硬化症や動脈瘤、深部静脈血栓症など下肢の血管疾患の診断に極めて有用な検査です。検査用のズボンに着替えていただき、足の付け根から足先まで超音波をあてて観察します。座ったり、うつぶせに寝たり、仰向けに寝たりと体位を変えて観察します。時々腹部の観察を行なうこともありますが、基本的には痛みを伴う検査ではありませんのでご安心ください。
検査を受ける方に
腹部の検査を含む場合、胃腸にガスや食物が貯留していると超音波が妨げられ、十分な検査ができない場合があります。無理でなければ、検査当日は朝から飲食をしないで下さい。薬を服用するための水は飲んで頂いても構いません。
頸動脈の検査を行う時には、首を反らせていただくことがあります。頸部の曲げ伸ばしに障害のある方は検査担当者に申し出て下さい。
検査時間は病気の種類や検査を行う血管の範囲により異なりますが、およそ10~30分です。
ABI(足関節・上腕血圧比)・PWV(脈波伝播速度)
ABI検査(足関節・上腕血圧比)
足首と上腕の血圧を測定し、その比率(足首収縮期血圧÷上腕収縮期血圧)を計算したものです。動脈の内膜にコレステロールを主成分とする脂質が沈着して内膜が厚くなり、粥状硬化ができて血管の内腔が狭くなる「アテローム動脈硬化」の進行程度、血管の狭窄や閉塞などが推定できます。動脈硬化が進んでいない場合、横になった状態で両腕と両足の血圧を測ると足首のほうがやや高い値を示します。しかし、動脈に狭窄や閉塞があるとその部分の血圧は低下します。こういった動脈の狭窄や閉塞は主に下肢の動脈に起きることが多いため、上腕と足首の血圧の比によって狭窄や閉塞の程度がわかります。
APWV検査(脈波伝播速度)
心臓の拍動(脈波)が動脈を通じて手や足にまで届く速度のことです。動脈壁が厚くなったり、硬くなったりすると、動脈壁の弾力性がなくなり、脈波が伝わる速度が速くなります。腕と足の4箇所のセンサー間の距離と脈波の到達所要時間を計測し、計算式(両センサーの距離÷脈波の到達所要時間)にあてはめて得られた数値が高いほど動脈硬化が進行していることを意味します。
ABI・PWV検査はどのように行うのか?
ベッドの上で仰向けになり、両側の腕と足首に、血圧計の帯(カフ)、心電図の電極、心音マイクを装着します。ABIとPWVを同時に測定し、その結果をコンピューターによって数値化します。所要時間は5分程度です。
検査結果の見方
ABIの測定値が0.9以下の場合は、症状の有無にかかわらず動脈硬化が疑われます。
下肢の比較的太い動脈かが慢性的に閉塞し、足が冷たく感じたり、歩くとお尻や太腿の外側などが痛む「閉塞性動脈硬化症(PAD)」が進行すると、足先が壊死してしまうこともあります。
下肢血管エコー検査などを行って、動脈壁の状態をさらに詳しく調べる必要があります。
バスキュラーアクセスセンター
当クリニックのバスキュラーアクセスセンターは透析導入時の自己血管による内シャント造設(AVF)、人工血管による内シャント造設(AVG)、一時的カテーテル留置、動脈表在化のみならず、既存のシャント狭窄や閉塞等に対するカテーテル血管形成術(VAIVT)、血栓除去術、その組み合わせであるハイブリッド手術、シャント再建術を常時行っております。また、シャント瘤やシャント感染などあらゆるシャントトラブルにも24時間対応しております。当クリニックに受診されている透析患者のみならず、近隣の透析施設に通っておられる患者様、さらには遠方の患者様も併設する入院施設がございますので、入院加療が可能です。
バスキュラーアクセス(VA)とは?
血液透析を行う場合、1~2日間身体に蓄積された老廃物や毒素を浄化するために、1分間で200ml近い血液流量を脱血する必要があります。子の脱血ルートを総称してバスキュラーアクセス(VA)といいます。しかし、通常の静脈からの脱血では1分間で200mlもの血液を透析装置に送り込む事ができません。動脈からの脱血は流量維持こそ可能ですが、毎回の穿刺で、血管が傷害され、末梢の血流が確保できずに、最悪の場合には手指の壊死が起こってしまいます。このため、VAで最も頻用されている方法がシャント造設です。シャントとは動脈と静脈を吻合し、静脈の血流量を増やして、血管が拡張し、穿刺しやすい血管に発達させて、脱血し透析を行います。シャントがあれば、VAとしていちいち動脈を穿刺する必要がなく、毎回安全な血液透析が可能になります。 シャントには、内シャントと外シャントの2つがありますが、現在では内シャントが主流になっています。内シャントは、皮下で動脈と静脈を吻合し、透析を行う際に穿刺時に痛みがありますが、感染症を引きおこす危険が軽減されます。また、内側にシャントがある事で、見た目に分かりにくいというメリットがあります。 外シャントを行うことはまずないために、説明はここでは割愛します。
内シャント(自己血管:AVF)
主に手首近く(腕時計をする部位)で動脈と静脈を吻合して作製します。この位置には橈骨動脈と橈側皮静脈が走行しており、その両者を吻合することができます。肘近くで内シャントを作製することも可能です。ただあまり中枢側で作製すると、穿刺する部位が限られてしまい、またシャントが閉塞した時に新たに作ることが困難となります。そのため、内シャントはなるべく手首に近いところで作製するのが良いと考えられています。血管が太い方では、親指のつけ根にシャントを作製することも可能です。ただ、前腕の血管が細く手首で作製できない場合は、肘で作製することになります。初回のAVFは、穿刺までには通常2週間から1か月程度を要しますので、透析導入予定の2-3か月前には作製しておくことが望ましいとされています。また、将来透析が必要となりそうな患者さんに対して先行作成することもあります。吻合方法は端側吻合(静脈を結紮切離し、切断した静脈断端を動脈の側面に吻合する)と、側側吻合(静脈の側面と動脈の側面を吻合する)2つの方法があります。当院では主に前者を採用します。
AVFの利点は、長期開存に優れていることです。中には30年以上、最初のAVFで透析を受けている患者さんもいらっしゃいます。また、作製が比較的容易であり、感染の危険が低いことも大きな利点になります。欠点としては、シャント血流が多くなると、心臓の負担が増えたり、手指が冷たくなったり、瘤ができることです。その一方で、シャント静脈が細くなると、十分な脱血ができなくなります。このような欠点はありますが、以下に述べるAVG、上腕動脈表在化、カテーテル法と比べると、比較的管理が容易であり、なんといっても長期開存が期待できるのがAVFの最大のメリットです。
内シャント(人工血管:AVG)
 静脈が細い患者さんでは、自分の血管を用いたシャントの作製が困難となります。そのような場合、腕の深い位置を走行している太い静脈と動脈を人工血管でバイパスする方法があります。バイパスした人工血管は皮膚の浅い位置に埋め込みますので、人工血管を穿刺して透析が行えます。これを人工血管内シャント(AVG)と呼んでいます。現在使用できる人工血管には3種類あます。当院では2種類の人工血管を選択しております。ePTFE人工血管はテフロンに熱を加えて、伸展加工したもので、しなやかで屈曲しにくく、耐久性が良いものです。ただ、穿刺した孔が自然に塞がらないため、移植後2週間以上経過し、周囲の組織と人工血管が十分癒着してから穿刺しなくてはなりません。また蛋白が漏れやすく浮腫(むこむこと)がおきやすい傾向があります。ポリウレタン製人工血管は3層構造になっていて、自分で針孔を止血できる機能を有しています。そのため、周囲組織との癒着を待たず、浮腫がみられることもなく手術の翌日から穿刺することが可能です。その一方で硬いため吻合が難しい、エコーで人工血管内腔が見えにくい、屈曲し狭窄を起こしやすいなどのデメリットもあります。そこで、当院ではコンポジットグラフトといい、両方のメリットを最大限活かせるように、両方の人工血管を吻合して1本の新しいグラフトとして使用します。そうすることで浮腫が減り、作成数日で使用が可能となります。
静脈が細い患者さんでは、自分の血管を用いたシャントの作製が困難となります。そのような場合、腕の深い位置を走行している太い静脈と動脈を人工血管でバイパスする方法があります。バイパスした人工血管は皮膚の浅い位置に埋め込みますので、人工血管を穿刺して透析が行えます。これを人工血管内シャント(AVG)と呼んでいます。現在使用できる人工血管には3種類あます。当院では2種類の人工血管を選択しております。ePTFE人工血管はテフロンに熱を加えて、伸展加工したもので、しなやかで屈曲しにくく、耐久性が良いものです。ただ、穿刺した孔が自然に塞がらないため、移植後2週間以上経過し、周囲の組織と人工血管が十分癒着してから穿刺しなくてはなりません。また蛋白が漏れやすく浮腫(むこむこと)がおきやすい傾向があります。ポリウレタン製人工血管は3層構造になっていて、自分で針孔を止血できる機能を有しています。そのため、周囲組織との癒着を待たず、浮腫がみられることもなく手術の翌日から穿刺することが可能です。その一方で硬いため吻合が難しい、エコーで人工血管内腔が見えにくい、屈曲し狭窄を起こしやすいなどのデメリットもあります。そこで、当院ではコンポジットグラフトといい、両方のメリットを最大限活かせるように、両方の人工血管を吻合して1本の新しいグラフトとして使用します。そうすることで浮腫が減り、作成数日で使用が可能となります。
AVGはAVFと比べて、血栓形成の危険が高く、開存性にやや劣ります。また人工物であるため、感染のリスクが高くなります。そのため、AVFを作製できる患者では、なるべくAVFを作製します。日本ではAVGの患者さんは7%程度ですが、次第にその割合が増えています。
上腕動脈表在化法
肘の少し中枢側で、上腕動脈を皮下に移動させて、そこに穿刺するといったバスキュラーアクセスです。動脈は本来筋肉、筋膜よりも深い位置を走行しています。もちろん動脈に直接針を穿刺すれば、十分な血流を引き出すことが可能ですが、深い位置を走行していますので、穿刺や止血が困難で、反復透析には適していません。そこで、筋肉よりも浅い位置に上腕動脈を表在化するという発想が生まれました。表在化しておけば、穿刺・止血の問題がなくなります。
通常、上腕動脈は脱血のみに使用し、皮下の静脈に返血します。この静脈はシャント化されていないため、通常それほど太くありません。さまざまな皮下静脈を探して穿刺しますが、何回か穿刺していると、静脈穿刺が困難となります。そのため、上腕動脈表在化法では、脱血の問題はなくても、しばしば返血の問題で継続不能となります。上腕動脈表在化法の利点は、AVF、AVGと異なり、非生理的血流がないことです。AVFやAVGでは500mL/min以上のシャント血流が流れます。シャント血流量が2000mL/minになる患者さんもいます。そうするとその分心臓が余分に働かなくてはなりません。心機能に余裕がある患者さんでは問題ありませんが、心機能が低下した患者さんでは、このシャント血流が心負荷となって、さまざまな症状を引き起こします。そのため、たとえAVFが作製できても上腕動脈表在化法や後述するカテーテル法が選択されます。
カテーテル法
緊急時VA使用が困難な場合や、VA作成が困難な時には大腿静脈(ふとももの静脈)や内頸静脈(首の静脈)、鎖骨下静脈にカテーテルを挿入・留置して透析を行うことがあります、カテーテルは人工血管よりも感染のリスクが高く、2-3週間程度しか留置できません。長期にわたってカテーテルで透析を行うことができないため、主に緊急用、もしくは透析導入時に一時的な使用目的で留置します。慢性維持透析患者のバスキュラーアクセスとしては、前述したAVFが優れています。血管が荒廃し、シャント作成が不可能な患者さんには長期留置型のカテーテルの選択が可能です。カテーテルの途中にカフがついていて、皮下トンネルを作製して埋め込むタイプの透析用カテーテルが使用できるようになりました。このカテーテルの登場によって、人工血管や動脈表在化法の手術が困難な患者さんのバスキュラーアクセスの選択の範囲が広がりました。皮下トンネルを作製することで、従来のカテーテルと比べて、感染の危険性は減少しましたが、異物が体内と体外を交通しているため、AVFやAVGと比べると感染の危険性は高くなります。
長い間透析を行っていると、血栓など、様々な原因によってシャント血管の狭窄や閉塞がみられることがあります。下記のように作成したシャントをできるだけ長持ちさせるには、トラブルについてよく理解して、日頃からしっかり自己管理をすることが大切です。
シャントトラブルとは?
・血栓によって血管の内側が狭窄あるいは閉塞してしまう。
・血管が狭窄して、血流の量が低下してしまう。
・血管が狭くなって腕全体が腫れたり(静脈高血圧)、手がしもやけ状になってしまう(スティール現象)
・シャント血管が細菌に感染し、瘤を形成したり、膿がたまってしまい、敗血症など感染が悪化してしまう。
など、さまざまな病態がみられます。
シャント狭窄
シャントが狭くなったときは以下の症状、兆候が出現します。
1.シャント音が弱い、すきま風のような高い音がする、音が短い
2.スリル(ザーザーした感じ)が弱い
3.透析時の静脈圧(戻すときの圧)が高くなる
4.枝がたくさん出てくる
5.シャント側の腕が腫れる
シャント閉塞
シャントが閉塞した際には、以下の症状、兆候が出現します。
1.シャント音がしない
2.スリル(ザーザーした感じ)が触れない
3.シャント吻合部周囲のみ拍動を触知する
4.シャント血管が硬い、赤い、痛い
これらの症状があった場合には、早めにご相談ください。
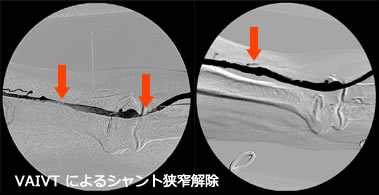
シャント狭窄の場合の治療法は、以下の通りです。
1.PTA(風船で狭いところを拡げる)(図)
2.シャント再建(狭いところのすぐ上でシャントを作り直す)
シシャント閉塞の治療法は、以下の通りです。
1.血栓溶解療法+ PTA
血栓溶解剤を閉塞部位に注入し血管をマッサージ
血流が再開したらPTAを行う
2.血栓除去術+PTA
血栓除去用の風船で血栓を掻き出す
血流が再開したらPTAを行う
3.シャント再建
閉塞したところのすぐ上でシャントを作り直す。
シャント感染
シャントが感染しているときには、痛みと発赤と腫れがあります。
場合によっては膿が出ることがあります。
原因は同じ部位を頻回に穿刺したり、シャントを不潔にすると起こります。このような場合、シャントを早く閉じないと大出血や全身感染に移行することもあります。人工血管の場合には一部あるいは全部取り出さなければなりません。血管に赤みや痛みがあるときには早めにご相談ください。
シャント瘤
シャントの瘤は、狭いところがあるとその手前にできます。
また同じ部位を穿刺し続けると起こります。(図)感染によって発症することもあります。
シャント瘤の症状は、以下の通りです。
1.バイ菌が付いているとき
2.テカテカと光沢が出てきたとき
3.骨のように硬くなってきたとき
4.短期間に大きくなってきたとき (4cm以上)
5.美容的に気になったり、衣服に擦れるとき
治療法は瘤を切除して、すぐ上にシャントを作り直します。
外来でもできますが一泊の入院をしていただくこともあります。
静脈高血圧
静脈高血圧はシャントの上流血管に狭いところがある方に起こります。シャントは動脈に静脈を結びつけるため様々なところに狭いところができます。狭いところがあると血液はその部位で逆流したり、うっ帯するため腕が腫れます。(図)心臓に近いところで狭くなると肩や顔まで腫れる事があります。治療はPTAを行うか、シャントを閉じなければならないこともあります。
スチール症候群
スチール症候群とは本来指先にいくはずの栄養や酸素がシャントに多量に流れるため指先が痛くなったり、冷たくなったり、紫色になったりします。治療法はなかなか難しくシャントを閉じなければなりません。
さまざまなバスキュラーアクセスのトラブルがありますが、上記の事柄につき注意するだけでもかなり予防や軽度ですむことができます。『いつもと違う…』と思ったらすぐにご相談ください。24時間対応しております。
シャントトラブルと思ったら
電話:0558-23-3113 (24時間対応)
そのほかの外注検査
尿素呼気試験
呼気よりピロリ菌感染の有無を調べます。陽性の場合にはピロリ菌の除菌が必要となり、当クリニックで除菌用の内服薬を処方し、後日再検査によって除菌が達成できたかをチェックします。方法は袋の中に息を吹き込むのみです。
細菌培養検査
痰や尿、膿に菌が存在しているか、その場合、菌の種類はどのようなものであるのか、抗生剤の感受性などを検査します。外注のため1週間程度かかりますのでご了承ください。
細胞診
尿や喀痰に悪性の細胞が存在しないかを調べる検査です。泌尿器系ガンの診断や再発の確認、肺ガン検診の一助なります。
組織診断
悪性が疑われる組織の一部あるいは全体の細胞がどのようなものであるのか、悪性なのかを病理診断します。
伊豆産業医学・労働衛生コンサルタント事務所
伊豆半島には労働衛生にかかわる相談ができるコンサルタントがきわめて少なく、さまざまな事業所の安全衛生法に基づく診断が可能な事務所はほぼ皆無です。事業所における職場環境や業務内容の安全性の担保と、構成している社員または職員の安全を守ること、そして、職員の健康を維持することはきわめて重要です。当クリニックでは労働衛生にも力を注いでおり、付属の産業医業務および労働衛生コンサルタント業務に特化した事務所を併設しております。
産業医とは
産業医とは、事業場において労働者が健康で快適な作業環境のもとで仕事が行えるよう、専門的立場から指導・助言を行う医師をいいます。産業医学の実践者として産業保健の理念や労働衛生に関する専門的知識に精通し労働者の健康障害を予防するのみならず、心身の健康を保持増進することを目指した活動を遂行する任務があります。産業医の職務の内容は健康障害の予防と労働者の心身の健康保持、増進に資することを目的とした広い範囲にわたるものです。 産業医の業務は主に(総括管理、健康管理、作業管理、作業環境管理、労働衛生教育)の5管理に分類することが出来ます。産業医は作業現場、関係法規、行政制度に精通して職務を遂行しなければなりません。
現在、安全衛生法によって50人以上の職員を有する事業所では産業医を置くことが義務づけられております。この地域では50人以上を有する事業所が非常に少ないため、産業医の需要が小さいことも相まって、その活動は活発ではありませんが、当クリニックでは、50人以下の職場でも積極的に産業医活動を行っております。
労働衛生コンサルタントとは
労働安全・労働衛生コンサルタントは、国が行うハイレベルの試験に合格し,登録を受けた安全衛生の専門家です。安全衛生診断を行い,安全衛生改善計画の作成をその他の安全衛生指導を行うのが主な職務で、労働衛生水準の向上をかかるため、求めに応じて法人や団体の安全衛生診断や改善の支援を実施します。
・労働安全衛生マネジメントシステムの内部監査に適当な人材がいなくてお困りの事業場は当労働衛生コンサルタントをご利用下さい。社内では得難い安全衛生の専門家の指導を受けることができます。
・社内では気づかない安全衛生上の問題点を明かにし、有効かつ効果的な方法を、また、経営に役立つ安全衛生管理につき助言します。
・必要な時に、必要な事項について頼むことができるので人件費の節約になります。
産業医と労働衛生コンサルタントの違いは
産業医と労働衛生コンサルタントは労働衛生における業務では共通する部分が多いですが、労働衛生コンサルタントは検診や診察は行わないため、5管理のうちの健康管理については産業医の役割が強くなります。また、産業医は事業所の社内衛生スタッフとして活動しますが、労働衛生コンサルタントは社外のスタッフですので、その位置づけが異なります。二者の最も大きな違いは、産業医は労働者の健康を確保するため必要があると認めるときは、事業者に対し、労働者の健康管理等について必要な勧告をすることができ、また事業者は、前項の勧告を受けたときは、これを尊重しなければならないという点で労働衛生コンサルタントと異なります。
当コンサルタント事務所における依頼内容
作業環境改善
・有害物および粉塵取扱作業場における環境改善の具体的な指導
・快適職場の推進の指導
・分煙対策の指導 など
診断・相談・顧問業務
・事業者依頼による安全衛生診断の実施
・作業環境の改善
・作業環境測定に関する相談
・安全衛生改善計画・管理規定・作業手順書の作成
・リスクアセスメントの進め方の指導
・労働安全衛生マネジメントシステムの構築指導
・安全衛生に関する顧問としての相談、指導
・社外衛生管理者
・メンタルヘルスケア全般
教育業務
・労働安全衛生教育全般に関する教育
・保護具に関する教育
・喫煙対策に関する教育
・安全衛生講演
そのほか労働衛生に関わるさまざまな事案につきご相談承ります。
料金
産業医業務
社員さん50人以上の場合
月額54,000円(消費税込)なお指導・アドバイスを行う時間が
2時間を超える場合は、超えた時間につき時給25,000円(税別)
が追加料金になります。
社員さん50人未満の場合
月額27,000円(消費税込)なお指導・アドバイスを行う時間が
1時間を超える場合は、超えた時間につき時給25,000円(税別)
が追加料金になります。
労働衛生コンサルタント業務
事案により異なります。1件8,000円から50,000円となります。内容によっては変動がありますので、ご相談くださいませ。
講演依頼
1時間程度で30,000円が目安です。内容や時間でご相談させていただきます。
どうぞお気軽にご相談くださいませ。
所長:花房雄治(兼任)
労働衛生コンサルタント(保健衛生)
日本医師会医認定産業医
日本労働衛生コンサルタント会 静岡支部所属
専門:職業病の診断・診療、有機溶剤業務、特定化学物質業務、じん肺、労働衛生一般
当センターにおける透析患者様に対する診療の特徴
当センターにおける透析患者様には、通院患者様に加えて、入院患者様がいらっしゃいます。当クリニックの特徴としましてはトータルサポートとフルオーダーメイド治療があげられます。定期的な血液検査、胸部レントゲンのみならず、血管疾患センターと連携し、甲状腺・副甲状腺、心臓、頸動脈、腹部、シャントのエコー検査、頭部、胸部、腹部CTによる検索、320列マルチスライスCTを用いた下肢動脈、頭頸部動脈、心臓の冠動脈、大動脈および肺動脈の血管造影を行い、透析患者様に合併しやすい悪性腫瘍や心・血管疾患の合併症の早期発見および予防に全力を尽くしております。
また、バスキュラーアクセスセンターとの連携によってあらゆるシャントトラブルに対応しており、シャント作成、再建術のみならずカテーテル的血管形成術(VAIVT)、長期留置カテーテル留置、シャント切除やバイパスなどさまざまな病態に対処しております。また、透析患者様の24時間いかなる病態におきましても対応しており、入院加療が必要な場合には当クリニックでの入院加療が安心して受けることができます。
以上、透析患者様は24時間安心できるトータルサポート体制と、個々の患者様に対する、それぞれのフルオーダーメイド治療を享受することができます。